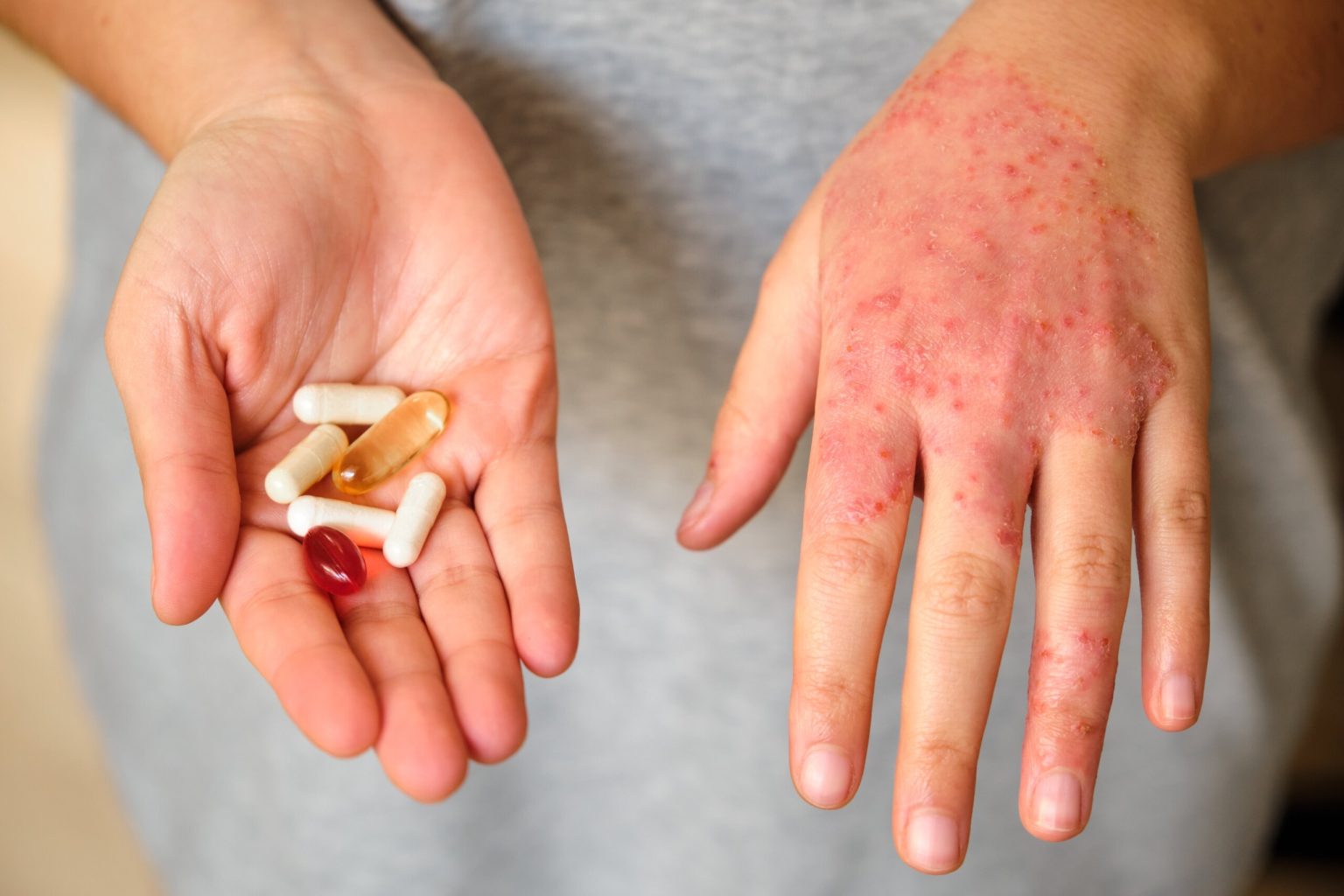
La dermatite atopica è una patologia dermatologica infiammatoria che interessa bambini e adulti, che causa forte prurito e lesioni della pelle. Ha basi genetiche e immunitarie, aggravate da disbiosi intestinale e dalla presenza di un sovraccarico alimentare. Antistaminici e cortisonici sopprimono i sintomi, ma non la curano: rotazioni alimentari e ripristino della corretta eubiosi sono strumenti essenziali per rimuovere le cause epigenetiche di questa patologia.
di NICOLETTA FERRARIS
COS’È LA PELLE: CARATTERISTICHE E FUNZIONI
La pelle è l’organo più esteso del corpo umano: una volta distesa, misura all’incirca
2 metri quadrati. Svolge diverse funzioni importantissime: difende i tessuti sottostanti dalla disidratazione, dai traumi e dall’ingresso di sostanze tossiche, inquinanti, virus e batteri; è la sede del senso del tatto; regola la temperatura corporea attraverso la sudorazione, e attraverso la stessa via permette l’eliminazione di sostanze tossiche (la pelle è uno
dei 5 “organi emuntori”, così chiamati perché sono vie di escrezione di sostanze di rifiuto e di tossine: oltre alla pelle, ci sono i polmoni, il fegato, i reni e l’intestino). Inoltre nella pelle viene sintetizzata la vitamina D a partire dal colesterolo, attraverso l’azione
dei raggi ultravioletti della radiazione solare. La pelle è composta da 3 strati: l’epidermide, che svolge le funzioni protettive, tattili e di escrezione, oltre a produrre la vitamina D; il derma, che svolge funzioni di termoregolazione e immunologiche; l’ipoderma, che è costituito dal pannicolo adiposo sottocutaneo. La pelle può essere interessata da diverse patologie: alcune di origine infiammatoria, come dermatiti, eczemi e rosacea, altre di origine autoimmune, come psoriasi e vitiligine, altre legate a dismetabolismi e
alterazioni del microbiota cutaneo come l’acne, ecc.
LA DERMATITE
Esistono diverse forme di dermatite, tutte caratterizzate dalla possibilità di diventare croniche, alternando periodi di relativo miglioramento a periodi di recidiva.
- Dermatite atopica (o eczema atopico): è la forma più diffusa di patologia cutanea ed è caratterizzata da un’infiammazione che ha andamento cronico, legata ad iperattività non solo della pelle ma anche di alcune mucose. E’ sostenuta da un meccanismo di accumulo all’interno del corpo di sostanze a cui ci si è sensibilizzati, con relativa infiammazione come tentativo di difesa e aumento dei livelli di istamina. I sintomi sono fissurazioni della pelle, prurito intenso, eritema con produzione di vescicole che si rompono e desquamano, taglietti che interessano intere aree della pelle, soprattutto su mani, collo, petto, gomiti, inguine, ginocchia e caviglie. Interessa molto spesso i bambini, ma può comparire anche nei soggetti adulti. Nei bambini e negli adolescenti correla con allergie alimentari (arachidi, latte e uova) e respiratorie (acari, muffe, pollini e pelo di animali).
- Dermatite da contatto: si manifesta quando la pelle entra in contatto con una particolare sostanza e sviluppa una sensibilizzazione immunitaria, che causa la comparsa di sintomi infiammatori ai contatti successivi. A questa categoria appartiene la nota dermatite da contatto nei confronti del nichel, presente in bigiotteria, utensili da cucina, ecc; altre sostanze che possono dare questo tipo di sensibilizzazione sono il cobalto, presente negli shampoo e negli smalti, e il balsamo del Perù, che si trova in cosmetici e profumi. I sintomi più caratteristici sono rossore e infiammazione nel punto di contatto, prurito, eritema, vescicole che si rompono, diventando croste.
- Dermatite seborroica: è un’infiammazione del cuoio capelluto, con produzione elevata di forfora, squame di pelle secca, chiazze eritematose, spesso senza prurito.
La dermatite atopica è una patologia infiammatoria cronica, che ha componenti
immunitarie, genetiche e alimentari. Dal punto di vista immunitario, è noto che i soggetti atopici presentino il sistema linfocitario Th1/Th2 sbilanciato verso il Th2, con prevalenza pro-infiammatoria, e abbiano livelli elevati di interleuchina 13 (IL-13),
mediatore della reattività allergica e di interleuchina 31 (IL-31), induttore del prurito severo attraverso l’inibizione della differenziazione epidermica. Dal punto di vista genetico, invece, gli individui atopici presentano un difetto di espressione del gene della filaggrina, proteina che guida la corretta differenziazione dell’epidermide, il cui risultato è una pelle
che tende ad essere secca e disidratata. Su una predisposizione di questo tipo si sovrappone una situazione di “accumulo” di alcune sostanze alimentari verso cui il corpo inizia a manifestare una sensibilizzazione (o Food Sensitivity), o anche difficoltà di eliminazione (drenaggio) delle scorie da parte degli organi emuntori. La Food Sensitivity
(detta anche allergia ritardata) è una risposta alterata del sistema immunitario all’assunzione ripetuta di un allergene alimentare normalmente innocuo, con produzione di sintomi del tutto simili a quelli di un’allergia immediata, tra cui si annoverano riniti,
coliti, emicranie e, per l’appunto, dermatiti. Quando si crea un accumulo di questi allergeni di origine alimentare, infatti, la risposta dell’organismo è quella di tentare di espellerli attraverso gli organi emuntori.
Un altro fattore importante, nella patogenesi della dermatite atopica, è la salute del microbiota intestinale. La corretta esposizione ai batteri simbiotici è di fondamentale importanza per la creazione della tolleranza immunologica, importante per prevenire lo sviluppo di allergie e ipersensibilità alimentari. E’ stato osservato che bambini nati da
parto cesareo e/o allattati con latte artificiale hanno maggior possibilità di sviluppare dermatite atopica, in quanto queste situazioni perinatali non permettono la corretta colonizzazione batterica intestinale predisponendo ad una situazione di disbiosi, dovuta
principalmente ad una carenza di bifidobatteri, e di alterazione della permeabilità intestinale. Come si vede da quanto riportato, la dermatite è la rappresentazione di varie problematiche interne del corpo: il problema non è limitato alla pelle, ma ha
origini più profonde, che vanno indagate e opportunamente trattate.
QUALI SONO LE TERAPIE NORMALMENTE UTILIZZATE?
Il primo tentativo terapeutico della medicina tradizionale è la somministrazione di un antistaminico, per risolvere il prurito. Questi farmaci vengono prescritti tranquillamente a tutti, ma non sono sicuramente privi di effetti collaterali, come ad esempio la sonnolenza, che può rendere difficile la vita di tutti i giorni. Quando poi l’antistaminico non basta più, la procedura classica è passare al cortisone. Il cortisone però è ancora più dannoso, in quanto causa perdita di massa muscolare, aumento dell’appetito, aumento della massa grassa, ritenzione idrica, induzione di insulino-resistenza, insonnia, tachicardia, abbattimento del sistema immunitario. Come non bastasse, questo tipo di trattamento ha
il pessimo risultato di non curare la patologia, ma semplicemente di sopprimere i sintomi, ricacciando in profondità un’infiammazione che aveva trovato la strada per sfogarsi all’esterno. L’infiammazione però trova sempre un’altra via per esprimersi, e spesso con una patologia peggiore della prima. Può capitare che una dermatite trattata con antistaminici e cortisonici si trasformi in allergia, che a sua volta può evolvere in asma bronchiale o qualche patologia autoimmune. Trattare un’infiammazione con un approccio farmacologico soppressivo dei sintomi è come ostruire lo sfiatatoio di una pentola a pressione, la pressione troverà un altro modo molto più esplosivo per sfogarsi.
ESISTONO DEI TEST DI LABORATORIO PER VALUTARE LE FOOD SENSITIVITIES?
Per individuare le allergie immediate esistono i test che valutano i livelli di IgE nel sangue in seguito all’esposizione a determinati allergeni, e per diagnosticare l’intolleranza al lattosio (causata da deficit di lattasi) esiste il breath test che misura i livelli di ioni
idrogeno nell’espirato in seguito all’ingestione di una quantità nota di lattosio. Nel caso delle allergie ritardate (o, come vengono genericamente definite, “intolleranze alimentari”) esistono test non convenzionali che non danno sempre dei risultati attendibili e, nella maggior parte dei casi, non vengono interpretati correttamente. Portano infatti all’esclusione di singoli alimenti, che non è risolutiva sulla sintomatologia, in quanto la stessa sostanza sensibilizzante è presente anche negli alimenti appartenenti alla stessa
famiglia di quello ritenuto responsabile, che però non vengono eliminati dalla dieta. La conseguenza è che i sintomi non migliorano.
GLI STRUMENTI DEL BIOLOGO NUTRIZIONISTA DI SEGNALE PER IL TRATTAMENTO DELLA DERMATITE
Nella mia pratica quotidiana di Biologa Nutrizionista di Segnale mi capita spesso di ricevere pazienti con problemi di dermatite atopica, spesso presente da parecchio tempo e mai risolta, perché sempre solo affrontata con l’uso di antistaminici e, talvolta, creme
cortisoniche o cortisone per via orale. Nella maggior parte dei casi queste persone si sono rassegnate a convivere con questo disturbo che, oltre al fastidioso prurito, crea anche problemi estetici; spesso la presenza della dermatite viene rivelata casualmente, solo
durante la raccolta dei dati anamnestici. Poiché la dermatite è una patologia multifattoriale, il paziente deve essere edotto sul fatto che può intervenire su alcuni fronti modificando alcuni suoi comportamenti, riuscendo ad avere un miglioramento dei sintomi. Prima
di tutto occorre spiegare al paziente il significato di Food Sensitivity, per fare chiarezza sulla differenza tra un deficit enzimatico (come la carenza di lattasi), un’allergia immediata e un’allergia ritardata, introducendo l’importante concetto del “livello soglia”: ogni organismo possiede un proprio livello soglia, che rappresenta il limite della capacità di adattamento dell’organismo stesso all’esposizione agli allergeni. L’allergia, sia essa immediata che ritardata, non dipende solo dalla risposta momentanea ad una singola sostanza, ma dalla somma di tante piccole reazioni successive ad uno stesso allergene o allergeni diversi che aumentano il livello di infiammazione basale e portano al superamento del livello soglia. Una volta superato il livello di soglia individuale, un nuovo contatto con l’allergene determina la risposta allergica. Come accennato sopra, l’esclusione dalla dieta di alcuni alimenti in seguito a test non convenzionali non apporta beneficio. La Medicina di Segnale ha avuto l’intuizione che è necessario lavorare sui gruppi alimentari,
più che su singoli alimenti, per individuare verso quali gruppi la persona si sia sensibilizzata e impostare una corretta dieta di rotazione per il recupero della tolleranza immunologica.
Il questionario QuASA, da somministrare al paziente con sintomi da sovraccarico alimentare, permette di indagare la predisposizione individuale all’infiammazione da cibo, la frequenza di consumo dei gruppi alimentari più frequentemente responsabili di infiammazione e l’insorgenza dei sintomi correlati. I gruppi alimentari più coinvolti nella patogenesi delle dermatiti sono glutine e nichel. Appartengono al gruppo alimentare del glutine il frumento, la segale, l’orzo, il farro, il kamut e tutti i loro derivati (i vari tipi di pasta, i cereali in grani, le farine e i prodotti da forno con esse realizzati); in alternativa si possono utilizzare tutti i cereali naturalmente senza glutine e i prodotti derivati (riso, mais, grano saraceno, miglio, quinoa, amaranto, sorgo, teff), evitando i prodotti confezionati per celiaci, che sono ricchi di zuccheri e grassi di bassa qualità, che alzano l’infiammazione e predispongono al diabete. Il nichel è presente un po’ dappertutto, perciò si consiglia di sottoporre a rotazione solo quei cibi che ne contengono quantità elevate: mais, lenticchie, grano saraceno, kiwi, pere, prugne, spinaci, pomodori,
cipolle asparagi, frutta secca tostata, funghi, cioccolato, ostriche, aringhe, cibi in scatola, grassi cotti; in alternativa si può usare frutta secca non tostata, cibi freschi e non in scatola, sughi verdi al posto di quelli al pomodoro, scalogno al posto della cipolla,
olio extravergine d’oliva a crudo. Effettuare una corretta dieta di rotazione sui gruppi
alimentari individuati permette al corpo di eliminare il sovraccarico, recuperando una buona tolleranza immunologica e riducendo l’intensità dei sintomi con un graduale miglioramento.
Altro caposaldo dell’anamnesi è l’indagine sul corretto sviluppo del microbiota durante l’infanzia (spessissimo si scopre che il paziente è nato da parto cesareo, è stato allattato dalla mamma per tempi brevi o per niente, e da piccolo ha fatto spesso uso di antibiotici per infezioni ricorrenti, la classica triade infausta che rivela un microbiota intestinale
non ottimale). In questo caso è necessario procedere con la corretta integrazione di ceppi probiotici selezionati, oligosaccaridi del latte materno, per facilitarne la colonizzazione e lo sviluppo e assicurare l’assunzione corretta di fibre, minerali e vitamine attraverso la dieta.
Dieta GIFT ci aiuta moltissimo in questo, con l’assunzione di frutta e verdura fresca ad ogni pasto, oltre a proteine di qualità, cereali integrali e grassi sani, e con l’eliminazione di zuccheri, cibi industriali, additivi e conservanti. Altri aiuti importanti vengono dall’integrazione micronutrizionale e dalla fitoterapia, in grado di ridurre l’infiammazione (come il Ribes nigrum, l’olio di perilla, lo zenzero, oltre agli acidi grassi essenziali omega 3); la vitamina E (antiossidante) ha dimostrato di migliorare notevolmente i sintomi, in abbinamento alla vitamina D3, spesso carente nei soggetti atopici, che modula l’azione del sistema immunitario. La stessa funzione è svolta da complessi multiminerali a base di oxiprolinati di manganese, rame, zinco, selenio ad elevato assorbimento e dalla vitamina C.
Anche olio extravergine d’oliva, ricco in acidi grassi della serie omega 9, svolge un
importante ruolo antinfiammatorio e di nutrimento della pelle.
Ultimo aspetto, non meno importante, riguarda la gestione dello stress e la qualità del sonno: yoga, tai chi, attività fisica all’aria aperta e esposizione quotidiana alla luce solare svolgono un potente effetto rilassante e di risincronizzazione dell’orologio biologico, con ripercussioni importanti sulla qualità del sonno, che spesso in questi soggetti è disturbato.
In questo caso la riduzione dell’utilizzo di TV e cellulari prima di dormire, l’uso di luci arancioni e rosse nelle ore serali, la riduzione dei caffè giornalieri e un’eventuale supplementazione di melatonina e magnesio possono essere di grande aiuto per migliorare la qualità del riposo notturno e dare una mano a migliorare i sintomi della dermatite atopica.
N° 137 – luglio 2024 L’Altra Medicina